血糖値が上がると体内で何が起こる?インスリン分泌から血管ダメージまでの科学的メカニズム
- 友洋 水谷
- 2月15日
- 読了時間: 7分
「食後に眠くなる」「最近お腹周りが気になる」――そんな日常的な体験の裏側では、血糖値を中心とした複雑な生理学的プロセスが動いています。
この記事では、YouTubeショート動画「血糖値が上がると体の中で起こること」(https://youtube.com/shorts/a7sKjGv733Q)の内容をもとに、食事から血糖値上昇、インスリン分泌、エネルギー変換、そして慢性高血糖が血管や脂肪組織に与える影響まで、科学的根拠とともに詳しく解説します。
健康診断で「血糖値が高め」と言われた方、糖尿病の予防に関心がある方、または単純に「体の中で何が起きているのか知りたい」という方に向けて、誇張なく、エビデンスベースで、実践に落とし込める形でお伝えします。

食事をすると体内で何が起こるのか?――糖の吸収と血糖値上昇のメカニズム
仕組み(生理学)
食事に含まれる炭水化物(糖質)は、消化酵素によって最終的にグルコース(ブドウ糖)という単糖に分解されます。このグルコースが小腸の粘膜から吸収され、門脈を経由して血液中に流入することで、血糖値(血液中のグルコース濃度)が上昇します。
健康な成人の場合、空腹時血糖値はおおむね70〜100 mg/dL程度ですが、食後には140 mg/dL前後まで上昇し、通常2時間以内に元の水準に戻ります(日本糖尿病学会, 2023)。
研究で分かっていること(定量データ)
炭水化物の種類と吸収速度:単純糖質(砂糖、白米、精製パンなど)は消化吸収が速く、食後30〜60分で血糖値がピークに達します。一方、食物繊維を多く含む全粒穀物や豆類は吸収が緩やかで、血糖値の急上昇を抑制します(Glycemic Index Foundation)。
グリセミック指数(GI値):食品ごとの血糖上昇度を数値化した指標。高GI食品(GI70以上)は急激な血糖上昇を、低GI食品(GI55以下)は穏やかな上昇を引き起こします(Jenkins et al., 2002)。
よくある誤解・注意点
「炭水化物=悪」ではない:炭水化物は脳や筋肉の主要なエネルギー源です。問題は「質」と「量」、そして「摂取タイミング」です。
個人差が大きい:同じ食品でも、体質、運動習慣、食事の組み合わせによって血糖値の上がり方は異なります(Zeevi et al., 2015, Cell誌)。
実践への落とし込み
食物繊維を先に:野菜やきのこ類を最初に食べる「ベジファースト」は、糖の吸収を緩やかにし、血糖値スパイクを抑制する可能性があります(確実性:中程度)。
白米→玄米・雑穀への置き換え:GI値を下げ、食後血糖値の急上昇を抑えられる可能性があります。
膵臓のベータ細胞とインスリン分泌――血糖値を感知する「センサー」の働き
仕組み(生理学)
血糖値が上昇すると、膵臓のランゲルハンス島にあるベータ(β)細胞がこれを感知し、インスリンというホルモンを分泌します。インスリンは血液を介して全身の細胞に届き、細胞表面のインスリン受容体に結合することで、グルコースの取り込みを促進します。
このプロセスは、食後わずか数分以内に開始され、血糖値のピークに合わせてインスリン分泌も最大化します(American Diabetes Association, 2023)。
研究で分かっていること(定量データ)
インスリン分泌の二相性:健康な人では、食後すぐに**第一相分泌(初期迅速分泌)が起こり、その後第二相分泌(持続分泌)**が続きます。この二相性が失われると、2型糖尿病のリスクが高まります(Del Prato et al., 2002)。
インスリン抵抗性:肥満や運動不足により、細胞がインスリンに反応しにくくなる状態。この場合、膵臓はより多くのインスリンを分泌しなければならず、β細胞に負担がかかります(DeFronzo & Tripathy, 2009)。
よくある誤解・注意点
インスリン=太るホルモン?:インスリン自体が直接的に肥満を引き起こすわけではありません。過剰なカロリー摂取と運動不足が主因です。
インスリン分泌不全と糖尿病:長期にわたる高血糖やインスリン抵抗性により、β細胞が疲弊・減少すると、インスリン分泌能が低下し、糖尿病に至ります(確実性:強い)。
実践への落とし込み
食後の軽い運動:食後15〜30分後の散歩(10〜15分程度)は、筋肉のグルコース取り込みを促進し、インスリンの働きを助ける可能性があります(確実性:中程度)(Colberg et al., 2016)。
規則正しい食事時間:不規則な食事は血糖値の変動を大きくし、膵臓への負担を増やす可能性があります。

細胞内でのエネルギー変換――グルコースがATPになるまで
仕組み(生理学)
インスリンの働きで細胞内に取り込まれたグルコースは、解糖系→クエン酸回路(TCAサイクル)→電子伝達系という代謝経路を経て、**ATP(アデノシン三リン酸)**というエネルギー通貨に変換されます。
1分子のグルコースから、最大で約30〜32分子のATPが生成されます(Berg et al., 2015, Biochemistry)。このATPが、筋肉の収縮、神経伝達、細胞分裂など、あらゆる生命活動のエネルギー源となります。
研究で分かっていること(定量データ)
脳のエネルギー源:脳は体重の約2%に過ぎませんが、全身の約20%のグルコースを消費します(Mergenthaler et al., 2013)。
筋肉と肝臓のグリコーゲン貯蔵:余剰グルコースは、筋肉と肝臓にグリコーゲンとして一時的に貯蔵されます(肝臓:約100g、筋肉:約400g)。貯蔵容量を超えると、脂肪に変換されます(確実性:強い)。
よくある誤解・注意点
「糖質制限で脳が働かなくなる」は単純化しすぎ:極端な糖質制限下では、肝臓が脂肪酸からケトン体を生成し、脳の代替エネルギー源として利用されます(確実性:強い)。ただし、適応には数日〜数週間かかります。
実践への落とし込み
運動でグリコーゲンを消費:有酸素運動や筋トレは、筋肉中のグリコーゲンを消費し、その後の食事で取り込まれる糖が脂肪ではなくグリコーゲン補充に優先的に使われる可能性があります。
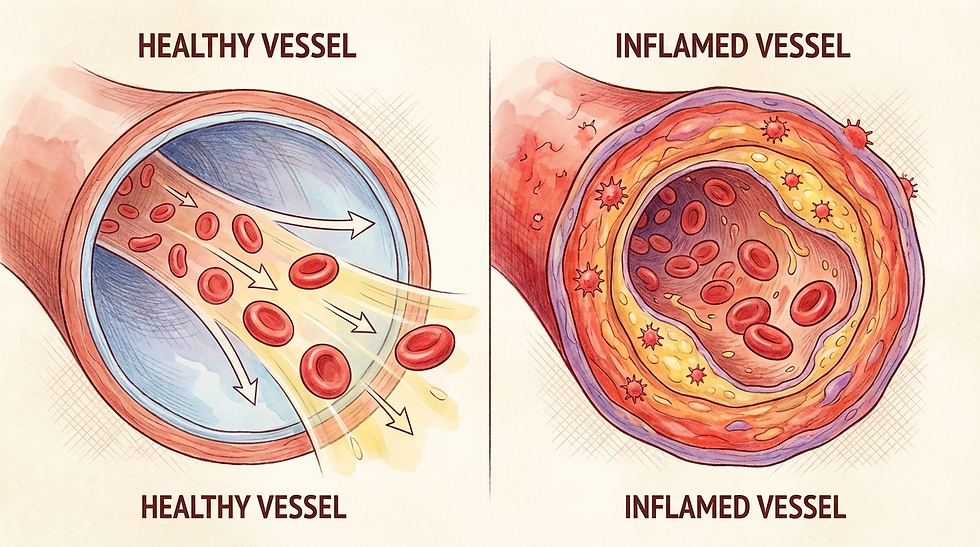
慢性高血糖が血管に与えるダメージ――炎症・動脈硬化・合併症のメカニズム
仕組み(生理学)
血糖値が慢性的に高い状態が続くと、糖化反応(グリケーション)が進行します。これは、血液中の過剰な糖が血管壁のタンパク質と結合し、AGEs(終末糖化産物)という有害物質を生成する現象です。
AGEsは血管内皮細胞を損傷し、炎症性サイトカイン(IL-6、TNF-αなど)の放出を促進。これにより、血管壁に慢性炎症が生じ、**動脈硬化(アテローム性動脈硬化)**が進行します(Brownlee, 2001, Nature)。
研究で分かっていること(定量データ)
HbA1c(ヘモグロビンA1c):過去1〜2ヶ月の平均血糖値を反映する指標。HbA1cが1%上昇するごとに、心血管疾患リスクが約18%増加するとの報告があります(Selvin et al., 2004, Annals of Internal Medicine)。
糖尿病合併症:慢性高血糖は、網膜症(失明リスク)、腎症(透析リスク)、神経障害(しびれ、痛み)の三大合併症を引き起こします(確実性:強い)(Diabetes Control and Complications Trial, DCCT, 1993)。
よくある誤解・注意点
「自覚症状がないから大丈夫」は危険:高血糖は初期には無症状のことが多く、気づいたときには合併症が進行していることがあります。
血糖値の変動幅(血糖スパイク)も重要:平均値が正常でも、食後の急上昇と急降下を繰り返すことが血管ダメージにつながる可能性が指摘されています(確実性:中程度)(Ceriello et al., 2008)。
実践への落とし込み
定期的な血糖チェック:健康診断での空腹時血糖、HbA1c測定は必須。必要に応じて、食後血糖値の自己測定も有効です。
禁煙・節酒:喫煙と過度の飲酒は、血管内皮機能を悪化させ、高血糖との相乗効果で動脈硬化を加速させます(確実性:強い)。
余った糖が脂肪に変わるプロセス――内臓脂肪蓄積と代謝異常
仕組み(生理学)
グリコーゲン貯蔵が満杯になると、余剰のグルコースは肝臓で脂肪酸に変換され、中性脂肪(トリグリセリド)として肝臓や脂肪組織に蓄積されます。この過程を脂肪新生(de novo lipogenesis)といいます。
特に、内臓脂肪(腹腔内脂肪)が増えると、炎症性サイトカインや遊離脂肪酸が過剰に分泌され、インスリン抵抗性を悪化させる悪循環が生じます(Després & Lemieux, 2006)。
研究で分かっていること(定量データ)
ウエスト周囲径と健康リスク:男性85cm以上、女性90cm以上で内臓脂肪型肥満と判定され、メタボリックシンドロームのリスクが高まります(日本肥満学会, 2022)。
非アルコール性脂肪肝疾患(NAFLD):過剰な糖質摂取により、肝臓に脂肪が蓄積。進行すると肝硬変や肝がんのリスクとなります(確実性:強い)(Younossi et al., 2016)。
よくある誤解・注意点
「脂肪を食べるから太る」は部分的:実際には、過剰な糖質摂取→インスリン分泌→脂肪合成という経路も重要です。
皮下脂肪と内臓脂肪の違い:内臓脂肪の方が代謝的に活発で、健康リスクが高いとされます。
実践への落とし込み
カロリー収支の意識:消費エネルギー>摂取エネルギーを維持することが基本。極端な制限ではなく、1日あたり200〜500kcalのマイナスが現実的(確実性:強い)。
有酸素運動と筋トレの併用:内臓脂肪は皮下脂肪より運動で減りやすいとされます(確実性:中程度)(Ohkawara et al., 2007)。
まとめ
食事によって血糖値が上昇すること自体は正常な生理反応ですが、慢性的な高血糖や急激な血糖変動は、血管ダメージ、炎症、脂肪蓄積、動脈硬化といった病的な連鎖を引き起こします。
実践ポイントは、①低GI食品の選択、②食物繊維の積極的摂取、③食後の軽い運動、④定期的な血糖チェック、⑤適正体重の維持です。
注意:持病がある方、妊娠中の方、薬を服用中の方は、食事や運動の変更前に必ず医師に相談してください。

コメント